Door uw behandeling krijgt u op dit moment, of later in het behandeltraject niet genoeg voedingsstoffen en medicijnen binnen via de mond. Daarom heeft uw neuroloog u verteld, dat u een PRG-sonde krijgt. PRG is een afkorting van Percutane Radiologische Gastrostomie. De PRG-sonde is een slangetje dat door uw buikwand in de maag wordt ingebracht. Met de PRG-sonde krijgt u sondevoeding en medicijnen via het slangetje direct in uw maag.
De PRG-sonde
In deze folder staat informatie over:
- Het inbrengen van een PRG-sonde
- Verzorging van een PRG-sonde
- Sondevoeding
- Mondverzorging
Voor het inbrengen van de PRG-sonde wordt u opgenomen op afdeling algemene neurologie en neuromusculaire ziekten, C3 oost. Informatie over deze afdeling krijgt u in een aparte folder. De PRG-sonde wordt ingebracht op de afdeling Radiologie.
Het inbrengen van de PRG-sonde
Opname
Een dag voordat u de PRG-sonde krijgt, wordt u opgenomen op Afdeling C3 oost. Als u mond/neuskapbeademing gebruikt wordt u opgenomen op de Intensive Care (IC). Op de opnamedag komt de zaalarts of IC-arts bij u langs voor een kennismaking en een kort lichamelijk onderzoek. Ook komt de diëtist bij u langs.
De diëtist geeft u informatie over:
- De sondevoeding
- Het bestellen van het materiaal dat u hiervoor nodig hebt
Mond/neuskapbeademing
Tijdens het plaatsen van de PRG-sonde, moet u de mond/neuskapbeademing blijven gebruiken. Daarom is de verpleegkundige van de Intensive Care aanwezig bij de plaatsing. De verpleegkundige kan u met de beademing helpen.
Voorbereiding uitklapper, klik om te openen
Op de avond voordat de PRG-sonde wordt ingebracht, mag u zes uur voor de ingreep niets meer eten en drinken. Daarom brengt de verpleegkundige een infuus in, zodat u wel voldoende vocht binnen krijgt. Voor de ingreep krijgt u door dit infuus ook medicijnen (een antibioticum) toegediend.
Op de dag waarop u de PRG-sonde krijgt, brengt de verpleegkundige van de afdeling bij u een maagsonde in. Dit is een slang die via uw neus in de maag terechtkomt. De radioloog gebruikt later deze maagsonde om uw maag te vullen met lucht. Hierdoor kan hij de PRG-sonde gemakkelijker inbrengen. De radioloog haalt ook de maagsonde er weer uit.
Tijdens de behandeling uitklapper, klik om te openen
Het inbrengen van de PRG-sonde
Op de afgesproken tijd brengen we u naar de afdeling Radiologie. Hier komt u op een behandeltafel te liggen. Via de infuusnaald krijgt u medicijnen tegen de pijn. Door continue röntgenfoto’s of -filmpjes te maken (doorlichting), wordt de plaats van de maag bepaald. Hierna maakt de radioloog uw buik schoon met alcohol of jodium en dekt deze af met steriele doeken. De radioloog bepaalt de plaats waar de sonde moet wordt ingebracht en markeert deze.
U krijgt een plaatselijke verdoving. Vervolgens prikt hij drie naaldjes rond de plek waar de sonde in uw maag komt. Hier brengt hij fixatieplaatjes aan, waarmee de maagwand tegen de buikwand aangetrokken wordt. De radioloog brengt een kleine snee aan in de maag en met een holle naald brengt hij de PRG-sonde in. Zo wordt het uiteinde van de PRG-sonde in de maag geleid.
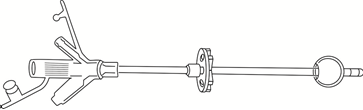
De radioloog plakt de sonde vast met een pleister en vult het ballonnetje aan het uiteinde van de sonde met water. Deze pleister moet tien dagen blijven zitten. De sonde kan dan nauwelijks bewegen, waardoor de maagwand tegen de buikwand kan groeien. Daarna gaat u weer terug naar uw kamer op de afdeling.
Na de behandeling uitklapper, klik om te openen
Na het inbrengen van de PRG-sonde
De arts controleert na ongeveer 24 uur of uw darmen goed werken. Hij doet dit door met de stethoscoop op uw buik te luisteren. Als uw darmen goed werken, mag u weer heldere dranken drinken. Bijvoorbeeld zwarte koffie of appelsap.
Na 24 uur spuit de verpleegkundige de sonde door met zout water. Als er dan geen complicaties zijn, krijgt u voor het eerst sondevoeding via de PRG. Ook mag u dan weer licht verteerbaar voedsel eten via de mond.
Als de voeding goed gaat, kunt u dezelfde dag al naar huis.
Mogelijke complicaties
Tijdens of na het inbrengen van een PRG-sonde kunt u problemen of complicaties krijgen.
Infectie
De complicatie die het vaakst voorkomt, is een ontsteking (infectie) van de insteekopening. De kans hierop is het grootst in de eerste maand na het inbrengen van de PRG-sonde. Meestal gaat het om een lichte ontsteking van de huid er omheen, die snel weer geneest.
Klachten hierbij kunnen zijn:
- Pijn
- Roodheid
- Er komt pus uit de wond
Heel soms wordt zo’n infectie erger. Dan kunnen ook diepere huidlagen of het buikvlies ontstoken raken.
Hierbij zijn de klachten:
- Buikpijn
- Koorts
- Zwelling rond de PRG-sonde
Geen geschikte plaats voor de PRG-sonde
Soms kan de arts geen geschikte plaats vinden om de PRG-sonde in te brengen. Bijvoorbeeld omdat u al eens een maagoperatie hebt gehad, of omdat uw maag anders ligt dan bij de meeste mensen. Dan brengt de arts de PRG-sonde niet in. De verpleegkundig specialist bekijkt dan met u welke behandelmogelijkheden er nog zijn.
Ademhalingsproblemen
Als uw longen minder goed werken, is er een kleine kans dat u door de ingreep problemen krijgt met uw ademhaling. Bijvoorbeeld omdat u zich verslikt in slijm, speeksel of maaginhoud die omhoog komt. Daarom is het belangrijk dat u ons op de opnamedag laat weten, of u problemen hebt met uw ademhaling.
Bloeding
Een andere complicatie is een bloeding van de insteekopening van de PRG-sonde. Dit gebeurt zelden.
Lekkage
Soms lekt er voeding langs de sonde. Bij ernstige lekkage overleggen we met de radioloog hoe we dit het beste kunnen oplossen.
Het schoonmaken van de insteekopening
Een paar dagen na het inbrengen van de PRG-sonde mag u weer douchen.
Plak dan de insteekopening van de sonde goed af.
Ga niet in bad:
- In de eerste tien dagen na het inbrengen van de PRG-sonde. In deze periode geneest de opening tussen uw maag- en buikwand
- Als er vocht uit de insteekopening komt
Op de verpleegafdeling krijgt u uitleg over de verzorging van de insteekopening. Ook kunt u oefenen met de toediening van voeding en het doorspuiten van de sonde. Misschien kunt u de sonde niet zelf verzorgen. Wij willen dan graag dat degene die u hierbij gaat helpen erbij is, als we uitleg geven over de verzorging van de sonde.
De eerste tien dagen
De pleister op de insteekopening moet tien dagen blijven zitten.
Als de pleister loslaat, of als er bloed of pus langs de insteekopening lekt, dan mag u de pleister vervangen:
- Beweeg de sonde zo weinig mogelijk als u de pleister verwisselt
- Zorg ervoor dat de nieuwe pleister de sonde goed vastzet
De tiende dag en daarna
Op de tiende dag na het inbrengen van de PRG-sonde, kunt u de pleister er afhalen. Dit mag ook op de elfde of twaalfde dag. Verwijder de pleister op de insteekopening voorzichtig. Verzorg de huid rond de insteekopening daarna en op de volgende dagen als volgt.
Dit hebt u nodig:
- 2 steriele gazen, van 10 bij 10 cm
- 4 wattenstokjes
- Betadinejodium of cetrimide 0,5%
- Leucopor
- Schaar
Zo verzorgt u de insteekopening:
- Was altijd eerst uw handen
- Verwijder de oude pleister
Controleer de insteekopening op:
- Roodheid
- Pus
- Pijn
- Zwelling
- Lekken
Hebt u één van deze verschijnselen? Neem dan contact met ons op.
U verzorgt de insteekopening als volgt:
- Maak de huid rond de insteekopening schoon met de wattenstokjes en wat betadinejodium of cetrimide
- Draai de sonde 360 graden rond
- Knip de gazen van 10 bij 10 cm in
- Leg de ingeknipte gazen haaks op elkaar over de PRG-sonde
- Plak de gazen vast met een pleister
- Plak de sonde vast op de huid. Let erop dat de sonde bij de insteekopening nog een beetje kan bewegen. Er is dan niet voortdurend druk op de rand van de insteekopening
- Maak de PRG-sonde iedere dag schoon met water en zeep
Zet met een watervaste stift een streepje op de sonde, ter hoogte van de insteekopening. Zo weet u tot hoever de sonde in de maag hoort te zitten.
- Als de insteekopening lekt, of als de huid rood is, dan kunt u deze verzorgen zoals hierboven staat beschreven.
- Als de insteekopening droog blijft, dan kunt u de huid rond de insteekopening schoon houden met water en zeep. U hoeft er dan geen gaasje meer op te doen.
- Als u bij de verzorging iets anders gebruikt dan water, zorg er dan voor dat dit niet in aanraking komt met de sonde. Het gaat dan om bijvoorbeeld zilvernitraat.
- Controleer de hoeveelheid water in de ballon als er twijfel is of deze nog goed gevuld is. In de ballon moet 5-7 ml steriel water zitten.
Rond de tiende tot veertiende dag
De hechtingen van de fixatieplaatjes zijn oplosbaar. Rond de tiende tot veertiende dag komen deze plaatjes dus vanzelf los. De ankertjes aan de binnenzijde vallen in uw maag en komen met de ontlasting naar buiten. Dit geeft geen risico’s. Als de hechtingen niet vanzelf oplossen binnen de aangegeven tijd, kunt u de thuiszorgverpleegkundige of huisarts vragen om deze te verwijderen.
Bij ontslag uit het ziekenhuis krijgt u van ons een recept mee voor de verzorgingsmaterialen en voor reservesondes.
Doorspoelen van de PRG-sonde
Dit hebt u nodig:
- Vijftig ml spuit
- Water
Zo spoelt u de PRG-sonde door:
- Gebruik iedere dag een nieuwe spuit.
- Als u de sonde niet gebruikt voor voeding, spoel deze dan 3-4 keer per dag door met water.
- Spoel de sonde voor en na het geven van medicijnen door met 20-30 ml water.
- Spoel de sonde voor en na elke voeding door met 20-30 ml water.
- Spoel de PRG-sonde niet door met koolzuurhoudende dranken. Dus geen ‘prik’, zoals Spa Rood of cola. Dit veroorzaakt vlokken in de sondevoeding waardoor de kans op verstoppen van de sonde groter wordt.
De sondevoeding
Sondevoeding toedienen
Dit hebt u nodig:
- Sondevoeding
- 50 ml spuit met brede tip
- Beker voor sondevoeding
- Beker met water
- Servet
Zo geeft u sondevoeding:
- Meet in een schone kan uw sondevoeding af.
- Zorg ervoor dat de sondevoeding op kamertemperatuur is.
- Leg het servet onder het uiteinde van de sonde.
- Klem de sonde af met de hand of met een klemmetje.
- Doe het dopje van de sonde en zet de houder van de spuit erop. Vul de houder van de spuit met water.
- Open het klemmetje en controleer of het water door de sonde stroomt.
- Vul de spuit met sondevoeding en laat de voeding door de sonde lopen.
- Klem na de laatste sondevoeding de sonde dicht.
- Vul de spuit met minimaal twintig ml water en spoel de sonde door.
- Sluit de sonde af en verwijder het klemmetje.
Een andere methode
U hoeft niet alleen de houder van de spuit te gebruiken. U kunt ook het water en de sondevoeding optrekken in de spuit en met lichte druk inspuiten.
Let op: de sondevoeding moet in een paar minuten gegeven worden. Zorg er dus voor dat u de sondevoeding niet te snel inspuit.
Andere vloeistoffen
U kunt de meeste gladde en dun vloeibare dranken door de sonde geven. Koolzuurhoudende dranken, dus ‘prik’, zoals Spa Rood of cola, mogen niet door de sonde. Hierdoor kan de sonde verstopt raken.
Hoeveel sondevoeding?
De diëtist bespreekt met u:
- Welke sondevoeding u nodig hebt.
- Hoeveel sondevoeding u kunt nemen.
Zij vertelt u ook met hoeveel sondevoeding u kunt beginnen. Als u naast de sondevoeding nog eet of drinkt, dan kunt u met de diëtist overleggen hoeveel sondevoeding u nodig hebt.
Richtlijnen voor het gebruik van de voeding
Sondevoeding is vloeibare voeding. Hierin zitten alle voedingsstoffen die u iedere dag nodig hebt.
Dus:
- Eiwitten
- Vetten
- Koolhydraten
- Vitamines en mineralen
- Calorieën
- Vocht
De sondevoeding zit in glazen flessen of in pakken. U proeft de sondevoeding niet, omdat het direct in de maag of darmen komt. Alleen als u wat voeding opboert, dan proeft of ruikt u de voeding. De smaak is melkachtig.
Sondevoeding is kant-en-klaar. U kunt het direct gebruiken.
Schoon werken
Om een besmetting door bacteriën te voorkomen, moet u bij het gebruik van sondevoeding schoon werken:
- Was uw handen en gebruik schoon materiaal.
- Gebruik geen sondevoeding waarvan de houdbaarheidsdatum is overschreden.
- Bewaar ongeopende flessen of pakken op een koele en donkere plaats, niet in de koelkast.
- Bewaar geopende flessen of pakken:
- Maximaal 24 uur, goed afgesloten in de koelkast.
Of
- Maximaal acht uur op kamertemperatuur.
- Zorg ervoor dat de voeding op kamertemperatuur is als u deze gebruikt.
- Schud de fles of het pak goed voor gebruik.
Aflevering
De sondevoeding en het materiaal dat u nodig hebt, wordt bij u thuis bezorgd. Welk bedrijf dit doet, is afhankelijk van uw ziektekostenverzekering. De diëtist doet de aanvraag bij het bedrijf.
Medicijnen
Als u medicijnen gebruikt, kunt u deze met de spuit via de sonde innemen. Vraag aan uw arts of apotheek of ze de medicijnen in poedervorm of als drankje kunnen leveren. Als u zelf de medicijnen moet malen, maak ze dan zo fijn mogelijk. Zo voorkomt u dat de sonde verstopt raakt.
- Meng de medicijnen met een ruime hoeveelheid lauwwarm water. Gebruik voor elke pil of poeder minimaal 15 ml water.
- Sommige medicijnen lossen beter op in warm water. Laat de oplossing voor het toedienen een beetje afkoelen.
- Spuit de sonde goed door met water na het toedienen van medicijnen.
Op de verpleegafdeling kunt u oefenen met de toediening van medicijnen.
Mogelijke problemen met de PRG-sonde
Verstopping van de sonde
Als de sonde verstopt raakt, kunt u proberen deze door te spuiten met een spuit lauw water. Lukt dit niet meteen, probeer het dan na een tijdje nog eens. Lukt het doorspuiten dan nog niet en u heeft acetylcysteïne sachets (fluimicil) in huis, los dan een sachet op, spuit de oplossing in de sonde en laat dit 20 minuten inwerken. Probeer dan opnieuw de sonde met water door te spuiten.
Als het doorspuiten dan nog niet lukt, neem dan contact op met de:
- Verpleegkundige van het bedrijf dat de sondevoeding levert.
Of met de:
- Verpleegkundig specialist neuromusculaire ziekten van het UMC Utrecht.
- Buiten kantooruren kunt u overleggen met de dienstdoende huisarts of neuroloog.
Misselijkheid
U kunt ook misselijk worden en misschien moet u braken.
Dit kan komen door:
- Te veel voeding tegelijk
- Te snelle toediening
- Te koude voeding
Het kan helpen als u:
- De voeding (tijdelijk) verdunt met water.
- Kleinere hoeveelheden in één keer neemt.
- De voeding langzamer toedient.
- De voeding verwarmt tot kamertemperatuur.
Duurt de misselijkheid langer dan 24 uur, neem dan contact op met:
- De verpleegkundige van uw leverancier.
- Uw diëtist.
- Uw huisarts.
Diarree
Soms krijgt u last van diarree.
Dit kan komen door:
- Te veel sondevoeding in één keer.
- Te snelle toediening.
- Te koude voeding.
- Slechte hygiëne.
Ook nu kan het helpen als u:
- De voeding verdunt met water.
- Kleinere hoeveelheden in één keer neemt.
- De voeding langzamer toedient.
- De voeding verwarmt tot kamertemperatuur.
Onder het kopje ‘Richtlijnen voor het gebruik van de voeding’ kunt u lezen hoe u een besmetting door bacteriën kunt voorkomen door schoon te werken.
Duurt de diarree langer dan 24 uur, neem dan contact op met:
- De verpleegkundige van uw leverancier
- Uw diëtist
- Uw huisarts
Bij diarree verliest u extra vocht en zout. U kunt zo nodig extra water of bouillon toedienen.
Verstopping (obstipatie)
Als u last krijgt van verstopping (obstipatie), dan kunt u proberen dit te verhelpen door meer te drinken of meer vocht toe te dienen via de sonde. Neem bijvoorbeeld een halve liter water extra. Neem bij blijvende obstipatie contact op met de diëtist. Zij kan dan andere sondevoeding adviseren. Ook kan zij met de (huis)arts overleggen over medicijnen tegen obstipatie.
Uw gewicht
Let op uw gewicht. Weeg uzelf één keer per week, steeds op hetzelfde tijdstip. Neem contact op met de diëtist als u afvalt.
Als de PRG-sonde er uitvalt
Als de PRG-sonde er uitvalt, plaats dan zo snel mogelijk een nieuwe sonde. Dit mag uw partner/naaste doen of de thuiszorgverpleegkundige of huisarts. Als het plaatsen niet lukt, neem dan contact op met de radioloog.
Let op: plaats nooit een vervangende katheter als de PRG-sonde minder dan drie weken geleden is ingebracht.
Lekkage van voeding langs de PRG-sonde
Als er regelmatig voeding lekt langs de PRG-sonde is misschien de insteekopening te groot geworden.
Om te voorkomen dat de huid rond de fistel geïrriteerd raakt, moet u de huid zo droog mogelijk houden. Verzorg dan de insteekopening vaker dan één- of tweemaal per dag.
Wisselen van de PRG-sonde
De sonde moet drie tot vier keer per jaar gewisseld worden. Dit mag uw partner/naaste doen, maar kan ook door de thuiszorgverpleegkundige of huisarts gedaan worden. Als de sonde niet gebruikt wordt voor de voeding en er geen problemen zijn, hoeft u de sonde minder vaak te verwisselen.
Werkwijze
- Zet alle benodigdheden voor het verwisselen of plaatsen van de PRG-sonde klaar;
- Was uw handen;
- Haal het water uit de ballon van de sonde met de bijgeleverde spuit;
- Controleer of de verwijderde hoeveelheid water overeenkomt met de eerder in de ballon ingebrachte hoeveelheid en verwijder dan de sonde;
- Maak de insteekopening schoon zoals u gewend bent
- Gebruik het bijgeleverde glijmiddel op waterbasis bij de insteekopening en doe zo nodig nog wat glijmiddel op de nieuwe sonde;
- Breng de sonde rustig in;
- Houd de sonde vast tijdens het plaatsen en vul de ballon met de voorgeschreven hoeveelheid water (5-7 cc);
- Test door 20 cc water via de sonde in de maag te laten lopen of de sonde goed in de maag is geplaatst.
Wat moet u niet doen?
- Vul de ballon nooit met meer dan 10 cc water;
- Gebruik geen oliehoudend glijmiddel: dit kan de ballon beschadigen.
Mondverzorging
Als u sondevoeding gebruikt, kunt of mag u meestal niet (veel) eten of drinken. Hierdoor gebruikt u uw mond minder. Om infecties te voorkomen moet u uw mond daarom extra goed verzorgen. Wij adviseren u de onderstaande mondverzorging.
Als u uw eigen gebit hebt:
- Poets drie keer per dag uw gebit met fluoride tandpasta. Als u niet kunt poetsen, spoel dan drie tot vier keer per dag uw mond met chloorhexidine 0,12% mondspoeling.
- Maak één keer per dag de ruimte tussen uw tanden en kiezen schoon met een tandenstoker of flosdraad.
- Poets één keer per dag uw tong mee.
- Smeer uw lippen dun in met vaseline of bijvoorbeeld Labello.
Als u een kunstgebit hebt:
- Poets drie keer per dag uw mond en kaken met een zachte tandenborstel.
- Als u niet kunt poetsen, spoel dan drie tot vier keer per dag uw mond met chloorhexidine 0,12% mondspoeling.
- Poets één keer per dag uw tong mee.
- Smeer uw lippen dun in met vaseline of bijvoorbeeld Labello.
Methode om uw kunstgebit goed schoon te maken:
- Maak het gebit drie keer per dag schoon met een speciale borstel voor kunstgebitten.
- Gebruik voor het schoonmaken een zachte zeep, dit schuurt niet.
- Laat uw gebit ’s nachts uit en bewaar het in een bakje met water.
- Maak één keer per dag het gebitsbakje schoon.
Belangrijke telefoonnummers
Voeding
Als u misselijk wordt van de voeding, of u krijgt te veel of te weinig voeding, dan kunt u bellen met uw diëtist.
Als het plaatsen van een nieuwe sonde niet lukt
Als het plaatsen van een nieuwe sonde niet lukt, bel dan de dienstdoende radioloog of de PEG-verpleegkundige.
Problemen rond de insteekopening
Voor problemen bij de insteekopening van de PRG-sonde belt u:
- Uw huisarts
- De PEG-verpleegkundige
- De verpleegkundig specialist NMZ
- De verpleegafdeling Neurologie
- De dienstdoende neuroloog
Overige problemen
Voor overige problemen belt u de verpleegkundig specialist of buiten kantooruren de verpleegafdeling Algemene Neurologie en Neuromusculaire Ziekten.
Telefoonnummers
PEG-verpleegkundige 088 75 555 55, zoemer 4657
Verpleegkundig specialist NMZ 088 75 555 55, zoemer 4771
Dienstdoende radioloog 088 75 555 55, vraag naar de dienstdoende radioloog
Verpleegafdeling Neurologie 088 75 568 32
Dienstdoende neuroloog 088 75 555 55, vraag naar de dienstdoende neuroloog
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek, hebt u een verwijzing nodig van uw specialist. De neuroloog beoordeelt uw verwijzingsbrief.
Polikliniek Neuromusculaire ziekten
Geopend maandag t/m vrijdag van 8.00 - 17.00 uur.
